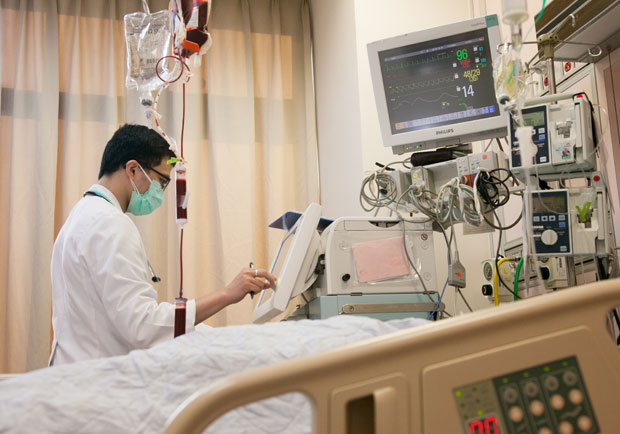
《遠見》10月號的「新五大醫療危機」探討健保結構性的問題和目前醫療體系的亂象,引發多方關注。
人球氾濫、防禦性醫療盛行、藥愈來愈差、開刀手術退步…….,這些都是事實,而且不是例外,是普遍現象。但是,但是,退一萬步說,如果健保推行近20年,讓整體民眾健康改善、餘命增長,健保的功勞還是不容抹煞。
然而,國家衛生研究院群體健康研究所研究員溫啓邦教授的研究,卻推翻了這項假設。溫啟邦是哈佛大學公共衛生研究所博士,目前同時擔任中國醫藥大學臨床醫學研究所榮譽講座教授,他以健保實施前10年、前20年及健保實施後第一個10年、第二個10年為時間段,研究在各個時段,人民的壽命增加速度是否有差異。
人的壽命,本來就會隨著生活水準的提升、個人營養吸收的改善,而一路自然、有機地增加。按照假設,健保在實施之後,民眾廣泛享受到健保醫療的照護,應該平均壽命延長會加速。
然而,溫啟邦的研究卻顯示,健保對提升台灣民眾的壽命,並沒有顯著的貢獻;也就是說,健保實施後的20年間,台灣民眾壽命增加速度,是自然、有機地,與生活水準與營養較相關。
問題出在哪裡?溫啟邦點出了一些很關鍵的概念,他說,健保制度是「提供了醫療服務」,但卻不一定「提供健康」,根本問題出在健保按件計酬,病人的健康與醫師的收入有利益衝突,病人愈看愈多、檢查診治愈做愈多,醫生收入愈高,但對病人並不必然有好處。
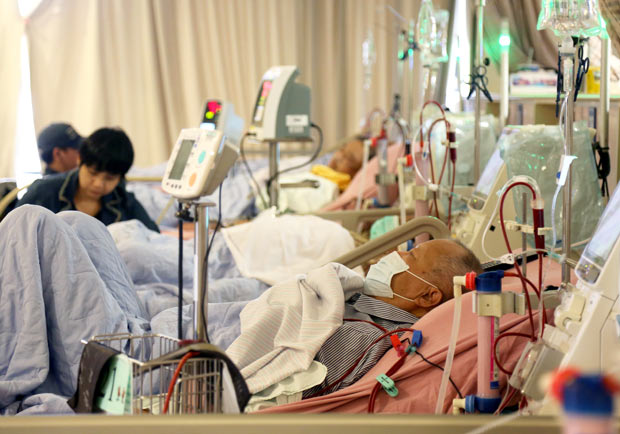
溫啟邦舉例,體外維生系統「葉克膜」,醫院愈買愈多,為了平攤購買成本,或許容易誘發醫院醫生在不需要葉克膜的病人的身上使用;洗腎也是,原本只有一、兩萬個民眾洗腎,現在竟已升高至7.5萬人,醫療院所進了洗腎儀器設備,每位病人一週洗三次,每次都能享受健保給付,這也容易誘發醫療院所提供洗腎服務。
事實上,有腎功能障礙的人,如果能移植器官,就是一勞永逸,費用一、二十萬,然而,如果洗腎,每年要花健保52萬的支出。台灣登記做腎臟移植的病人只有一成,在國外,比例是一半。
台北市長候選人、台大醫院創傷醫學部主任柯文哲,就曾公開批評,台灣濫用葉克膜是無效醫療的代表,甚至把健保拖垮;由於病患不需要付錢、醫生裝了有錢、醫院能分錢,葉克膜竟成為熱門儀器,台大醫院是全亞洲使用葉克膜成功機率最高的醫院,台灣一年花10億元在葉克膜上,但有些病患用了根本沒幫助,只是慢慢死亡而已。
或許,按件計酬的模式甚至對民眾健康有害。溫啟邦說,做診治、檢查、照X光、吃藥等行為,如果不是病人真正需要的,反而對身體不好,但這與醫師的收入有衝突。
溫啟邦表示,醫療保險制度的設計,最終目的應該是要提供民眾健康,而非醫療服務,預防醫學的概念很重要,例如肺癌病人、口腔癌病人到了醫院,醫師只能做治療,但是世上有半數的病,醫界都已知道為什麼發生,為什麼不把經費花在勸導民眾少吸菸、少吃檳榔上呢?減少肺癌、口腔癌的發生才是根本。
我們要的,到底是健康,還是醫療服務,在思考健保制度如何改善的同時,必須很嚴肅的檢視這件事。