去年台灣是防疫優等生,如今確診者致死率卻超過4%。台灣防疫究竟出了什麼問題?遠見盤點五大漏洞,盼政府記取教訓,才有辦法對抗傳播力更強的印度變異株Delta。
當英國變種病毒株(Alpha)經由華航機師入侵台灣後,從5月18至6月24日的38天內,共奪走593條寶貴生命,平均從發病到死亡僅8.3天,3天內死亡占比更逼近二成,許多親人連最後一面都見不著,讓醫衛界大呼不可思議,「在台灣,怎麼可能會發生這種事?」
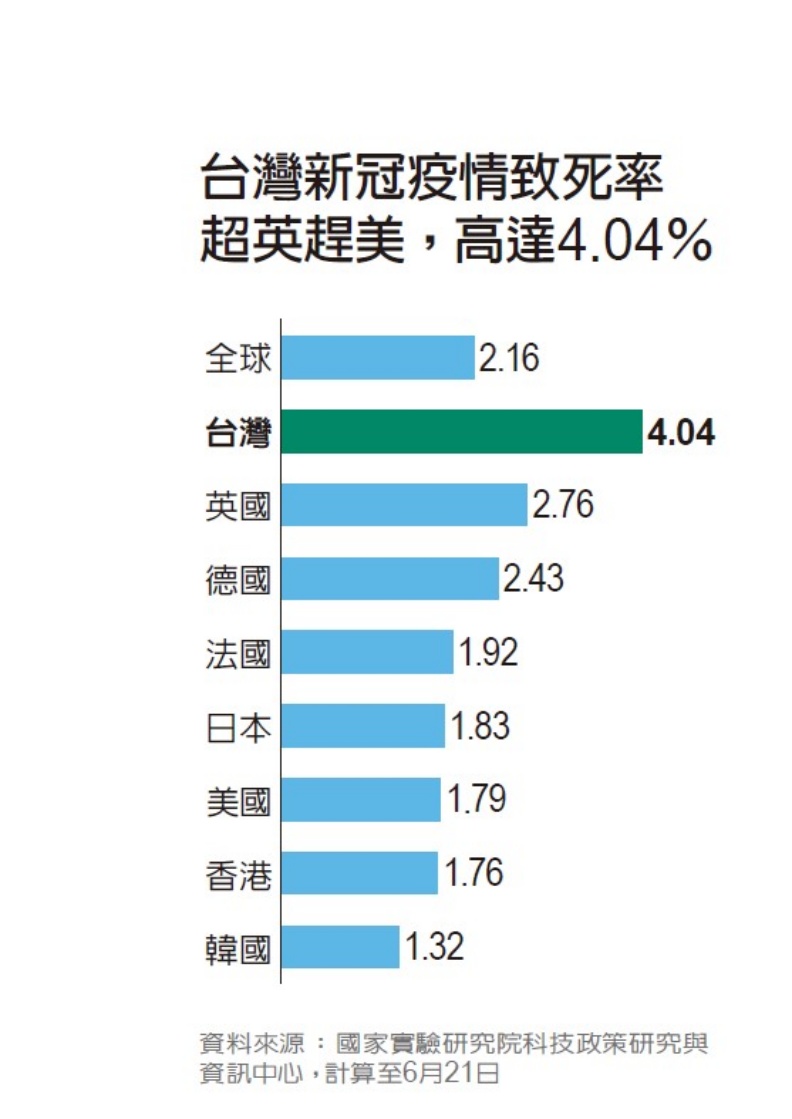
更令人難以置信的是,截至本刊截稿,台灣確診者致死率逾4%,高過全球平均致死率(2.16%),還超英(2.76%)趕美(1.79%)、贏過日本(1.83%)(表)。
正當台灣全力與英國病毒對抗的此刻,印度變種的Delta病毒株,卻以千軍萬馬之姿橫掃全球,打亂歐美的解封步調,讓興高采烈宣布解禁的英國,不得不緊急喊卡。
遠見會員 限定文章
時刻掌握趨勢 時刻都有遠見
- ✓ 免費瀏覽 每天 1 篇限定文章
- ✓ 文章收藏 喜愛好文隨時回看
- ✓ 會員專屬 主題型知識轉譯包
- ✓ 會員獨享 生日禮百元購物金
成為訂戶,
即可瀏覽全部「限定文章」